脳の病気について
下垂体腺腫・下垂体腫瘍の治療
帝京大学では、下垂体・内視鏡手術センターを開設し、脳神経外科の辛教授、後藤講師、樋口講師、宇野准教授ら、専門のスタッフが中心となり、耳鼻咽喉科、眼科、小児科、内分泌内科の医師らと協力して、下垂体腫瘍の治療あたっています。病状や治療ついて、ご不明な点がある方は、お気軽に相談ください。




ムービー 「内視鏡による脳神経手術」
- 帝京大学脳神経外科
- https://www.teikyo-hospital.jp/medical/brain/
- 下垂体・内視鏡手術センター
- https://www.teikyo-hospital.jp/medical/specialty/pituitary.html

当院下垂体・内視鏡手術センターの医師は、『国民のための名医ランキング(2024~2026年版)』の中で脳神経外科領域の「名医」として紹介されています。このランキングは、医師間調査で厳選された医師が掲載される、最も信頼のおける指標の一つです。2024年4月現在、首都圏で下垂体腫瘍・頭蓋底腫瘍に対する内視鏡手術を専門とする、65歳未満の常勤医師では、当院の辛教授が唯一、選出されています。
下垂体腫瘍の患者さんが安心して治療を受けられる理想的な施設とは
帝京大学医学部附属病院は、下垂体腫瘍や頭蓋底腫瘍、様々な脳腫瘍について、多くの手術経験のある脳神経外科医(辛教授、後藤講師、樋口講師、宇野准教授他)、最新の内視鏡器機、さらに、病気を熟知したスタッフと明るく開放的な病棟のすべてそろっています。皆さんが、下垂体腫瘍の治療を安心して受けることができるよう、全スタッフが、日々、検討を重ね、努力しています。下垂体腫瘍でお困りのことがありましたら、いつでも遠慮なく、下垂体・頭蓋底腫瘍外来まで、ご相談ください。
- 下垂体腫瘍・頭蓋底腫瘍の内視鏡手術に熟練した脳神経外科医が複数人、常勤している
- 耳鼻咽喉科医・内分泌内科医が、積極的に下垂体腫瘍の診療に加わっている
- 最先端の4K‐ICG内視鏡が導入されている
- 頭蓋底腫瘍に対する手術が多く行われている
- 看護師や薬剤師など、病棟のスタッフが下垂体腫瘍の患者のケアに習熟している
国内には、下垂体腫瘍の手術を行っている施設が、数多く存在しています。それでは、下垂体腫瘍・下垂体腺腫と診断された患者さんが、数ある専門病院の中から、自分にとって最適な病院を選択するには、どうすればよいでしょう? 上記5つのポイントが、下垂体腫瘍の患者さんが、理想的な病院を見極めるために重要になります。ここでは、それぞれの重要なポイントについて説明します。
チェックポイント① 下垂体腫瘍の内視鏡手術に熟練した脳神経外科医が複数人、常勤している
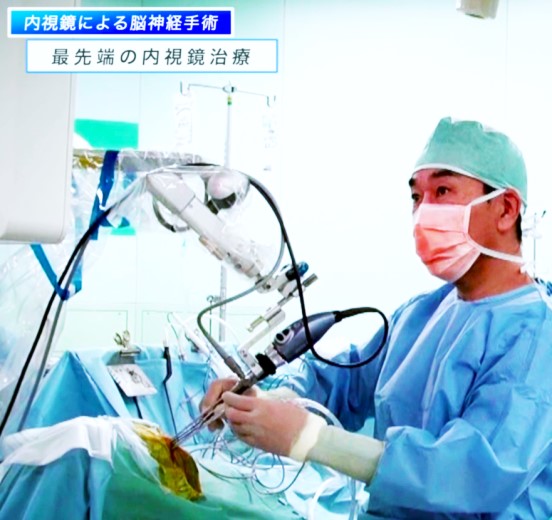
下垂体腫瘍の内視鏡手術は、脳神経外科手術の中でも、最も安全な手術の一つといえます。しかしながら、病変が、下垂体という体のバランスをとるホルモンを産生する器官から発生するため、手術後には、一時的にホルモンバランスがくずれたり、体内の水分・塩分のバランスなど、微妙に変化したりすることがあります。こうした状態は、常に、患者さんの術後データを把握し、早期に対応することで、体調に変化を起こさず、スムーズに経過します。多くの患者さんに安全に手術を受けてもらい、一日でも早い退院と社会復帰を実現するためには、術前または術後の患者さんの、些細な状態の変化についても予測ができ、速やかに対応できる体制が構築されていることが極めて重要です。このため、下垂体腫瘍の専門医が複数常勤している病院を選択することが、入院中の期間を快適に過ごす上で、極めて大切です。
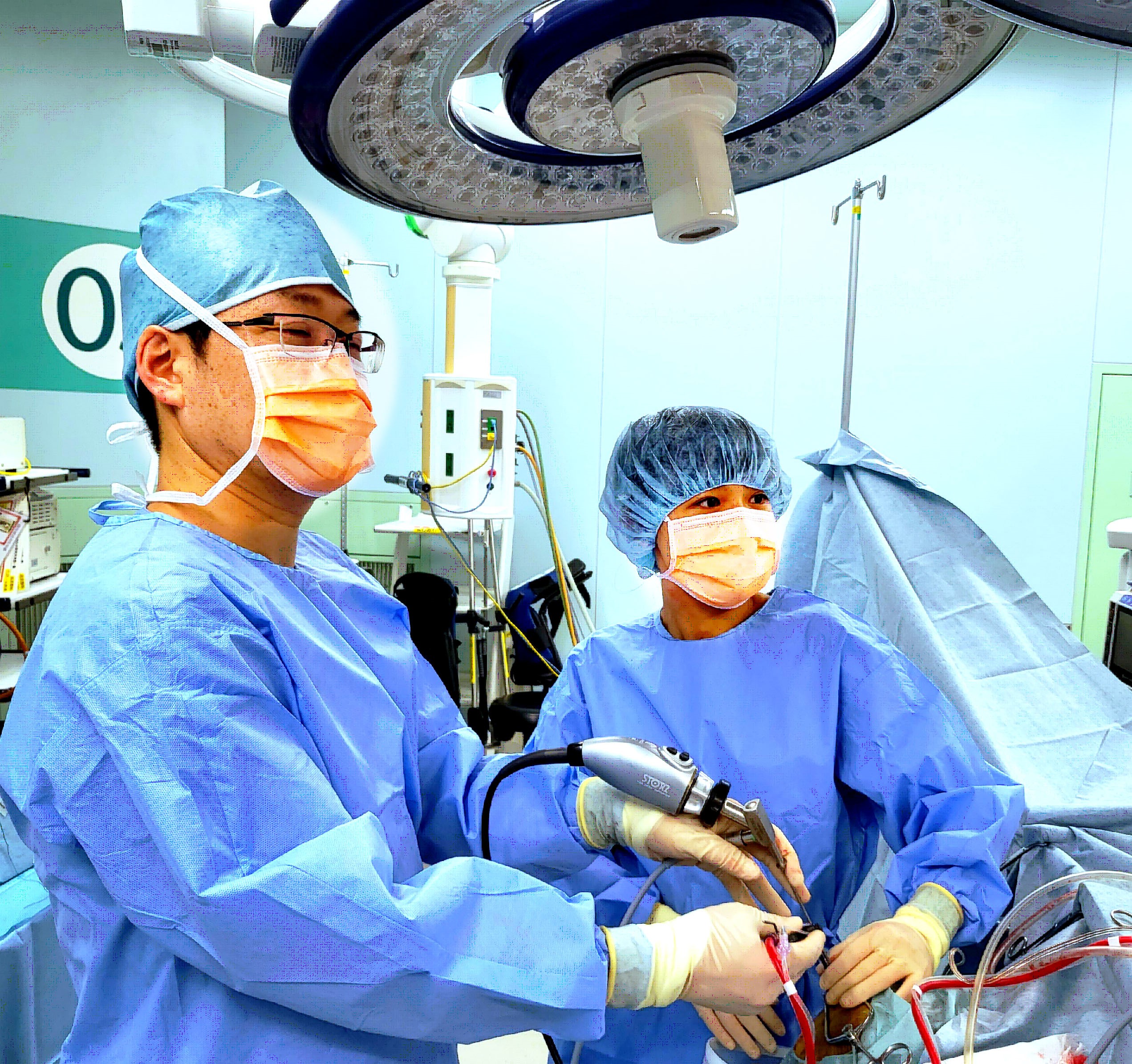
帝京大学では、上記3名の医師が中心となり、脳神経外科のスタッフが、様々な分野の専門医と協力して皆さんの治療にあたっています。
下垂体腺腫の治療はもとより、治療が困難な、難治性下垂体腫瘍(下垂体癌や胚細胞腫、悪性リンパ腫など)についても、豊富な経験のある悪性脳腫瘍の専門医や小児腫瘍の専門医が治療にあたります。こうした、様々な“スペシャリスト”と共に、協力して治療にあたることで、 “治療が困難”といわれた患者さんについても、良好な治療成績をおさめています。
帝京大学では、下垂体腫瘍のみならず、広範囲に進展した頭蓋底腫瘍や、様々な脳腫瘍に対する治療も行っており、年間60~80件、毎週、1~3件の内視鏡手術を行っております。
さらに、当院では、他院で行われた下垂体手術の直後の問題(術後出血、難治性鼻出血、髄液鼻漏)などに対しても、当院への転院が可能であれば、緊急対応を行っております。他病院で手術を受けた後で、同院での対応が難しい事態が発生した場合や、対応できる医師が不在といった状況でお困りの場合などについても、遠慮なくご相談いただければ幸いです。

チェックポイント② 耳鼻咽喉科医・内分泌内科医が、積極的に下垂体腫瘍の診療に加わっている
 下垂体腫瘍の手術は、内視鏡下に鼻腔を経由して行います。手術に伴う鼻腔への影響は、限定的でありますが、術後、しばらくの間は、嗅覚の低下が発生したり、副鼻腔炎が起きやすくなったりします。こうした“耳鼻科的”な問題について、脳神経外科で対応している施設も多く見受けられますが、スペシャリストである耳鼻咽喉科の医師が対処することで、術後だけでなく、退院後も、鼻腔内の違和感や不快感を最小限に抑えることができます。つまり、術後の患者さんの診察に耳鼻科医が、チームの一員として、積極的に参加している病院を選択することが、術後を少しでも快適に過ごす上で極めて重要です。当院では、手術から、退院後まで、耳鼻科医と協力して患者さんの診察にあたることで、術後の鼻の問題を無くし、鼻腔機能の一日も早い回復に尽力するとともに、その後のケアにも努めています。
下垂体腫瘍の手術は、内視鏡下に鼻腔を経由して行います。手術に伴う鼻腔への影響は、限定的でありますが、術後、しばらくの間は、嗅覚の低下が発生したり、副鼻腔炎が起きやすくなったりします。こうした“耳鼻科的”な問題について、脳神経外科で対応している施設も多く見受けられますが、スペシャリストである耳鼻咽喉科の医師が対処することで、術後だけでなく、退院後も、鼻腔内の違和感や不快感を最小限に抑えることができます。つまり、術後の患者さんの診察に耳鼻科医が、チームの一員として、積極的に参加している病院を選択することが、術後を少しでも快適に過ごす上で極めて重要です。当院では、手術から、退院後まで、耳鼻科医と協力して患者さんの診察にあたることで、術後の鼻の問題を無くし、鼻腔機能の一日も早い回復に尽力するとともに、その後のケアにも努めています。
さらに、下垂体自体が、ホルモンを分泌する内分泌器官であることから、重要となるのが、内分泌内科医の協力です。手術以外の選択肢として、内服薬や注射薬による治療の可能性を提示したり、術前、術後における患者さんのホルモンの状態を、正しく評価したりする上で、内分泌内科医の中でも、特に、下垂体病変を専門としている医師の関与は必須です。間脳下垂体腫瘍の診療に精通した内分泌内科医の協力により、術後のホルモンバランスを正常に保ち、治療後の経過についても、スムーズにいきます。
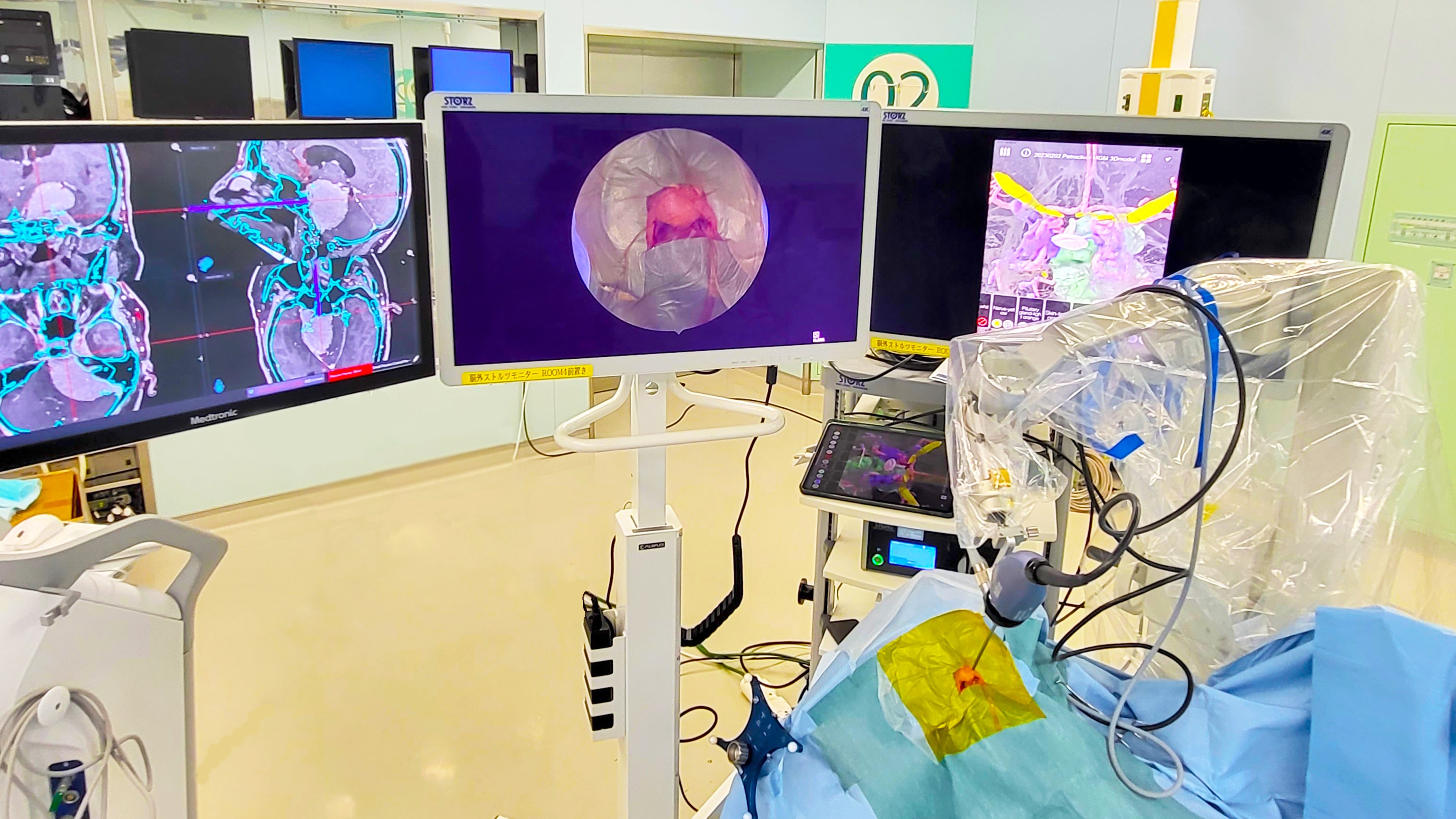
チェックポイント③ 最先端の4K‐ICG内視鏡が導入されている
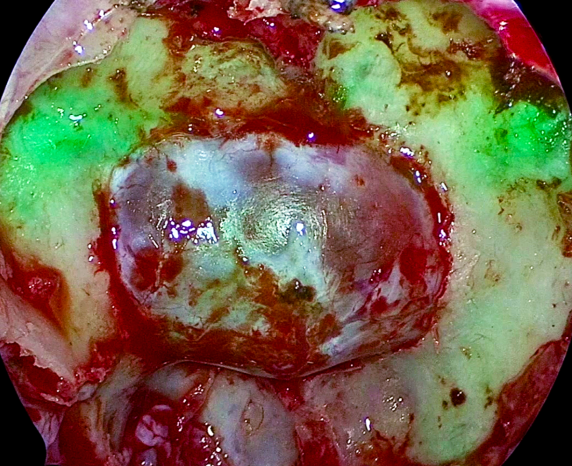 近年、内視鏡技術は、脳神経外科の領域でも目覚ましい発展を遂げています。ここ数年では、従来のフルハイビジョンから、4Kへと進化し、術野の解像度や明るさが格段に改善されました。こうした進歩により、今まで見えなかった細かい血管や脳深部の構造を、細部まで、鮮明に映し出すことが可能となり、より安全かつ確実な手術が可能となっています。
近年、内視鏡技術は、脳神経外科の領域でも目覚ましい発展を遂げています。ここ数年では、従来のフルハイビジョンから、4Kへと進化し、術野の解像度や明るさが格段に改善されました。こうした進歩により、今まで見えなかった細かい血管や脳深部の構造を、細部まで、鮮明に映し出すことが可能となり、より安全かつ確実な手術が可能となっています。
 これに加え、最新の内視鏡では、ICG機能が装備され(左はICGで動脈が緑色に描出されています)、神経や血管の構造だけでなく、組織の裏側にある重要血管まで、描出できるようになりました。4K-ICG内視鏡の導入により、未然に血管の走行を確認したり、また、脳や神経組織の血流を評価したりすることも可能となり、さらに安全な手術が可能となっています。
これに加え、最新の内視鏡では、ICG機能が装備され(左はICGで動脈が緑色に描出されています)、神経や血管の構造だけでなく、組織の裏側にある重要血管まで、描出できるようになりました。4K-ICG内視鏡の導入により、未然に血管の走行を確認したり、また、脳や神経組織の血流を評価したりすることも可能となり、さらに安全な手術が可能となっています。
チェックポイント④ 頭蓋底腫瘍に対する手術が多く行われている
当院では、こうした最新の内視鏡機械を導入し、下垂体腫瘍の手術のみならず、手術の難度が高い、頭蓋底腫瘍(髄膜腫、頭蓋咽頭腫、脊索腫など)に対しても、内視鏡下での手術を行っています。下垂体腫瘍の手術の際にも、病変をより安全かつ効果的に切除するには、こうした一段階上のレベルの手術技術の応用が役立つことがしばしばあります。このため、下垂体腫瘍を専門にしている病院よりは、下垂体腫瘍ばかりではなく、頭蓋底腫瘍についても、数多く内視鏡下で手術している病院で治療を受けることをお勧めします。
チェックポイント⑤ 看護師や薬剤師など、病棟のスタッフが下垂体腫瘍の患者のケアに習熟している
帝京大学では、毎年、多くの下垂体腫瘍の患者さんの治療にあたっています。このため、脳神経外科では、外来・病棟・手術室などのあらゆる部署で、医師のみならず、看護師や薬剤師などの医療スタッフが、こうした病気で治療を受ける患者さんのケアに、習熟しております。当院では、通常の下垂体腺腫の方であれば、術後に集中治療室に入る必要はありません。術直後は、看護師に声のかけやすいリカバリールームで過ごしていただき、患者さんの状態に応じて、速やかに一般の病床に戻っていただきます。これも、患者さんが早期に回復し、退院できるために、重要な条件といえるでしょう。



当院の脳神経外科病棟は、大きな窓一面に空が広がる開放的で、明るいつくりとなっています。天気のいい日には、デイルームや西側の窓からは富士山が大きく、はっきりと見え、東側の窓からは、遠くに筑波山が一望できます。
帝京大学脳神経外科には、下垂体腫瘍の患者さんが安心して治療を受けるための、全ての条件揃っています。下垂体腫瘍でお困りのことがありましたら、いつでも遠慮なく、下垂体・頭蓋底腫瘍外来まで、ご相談ください。
初診予約専用(医療連携室)
TEL 03-3964-1498
予約受付時間(平日)8:30~17:00(土曜日)8:30~12:30
※休診日:日曜日、祝日、年末年始(12月29日~1月3日)創立記念日(6月29日)
帝京大学医学部付属病院 医療連携・相談部 医療連携室
https://www.teikyo-hospital.jp/hospital/section/support/support01/support01.html
それでは、ここからは、下垂体腺腫/下垂体腫瘍の特徴とその治療について、詳しく解説していきたいと思います。
あなたの下垂体腫瘍は本当に治療が必要でしょうか?
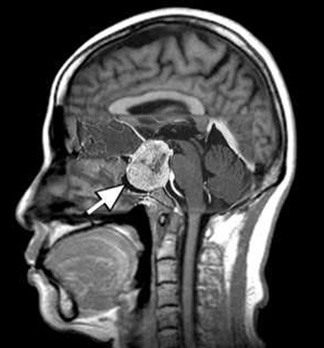
下垂体は頭蓋内のほぼ中央に位置する脳の一部で、心と体のバランスをとり、体の機能を調整する様々なホルモンを分泌する器官です。ここに発生する病気には下垂体腺腫という良性の腫瘍をはじめとして、生まれつきの膨らみ(ラトケ嚢胞と呼ばれます)、免疫細胞が下垂体に入り込んだ炎症性の病変(下垂体炎)など様々です。近年は、脳のMRIが気軽に取れるようになったため、こうした病変が無症状の内にみつかることが多くなりました。
そこで問題になるのが、こうした病気が見つかったとき、特に下垂体腺腫という腫瘍が見つかった場合に、全ての患者さんにとって、直ちに治療が必要かどうかということです? 「脳の病気が見つかったのだから、直ちに治療しないと!」と思われるかと思いますが、全ての患者さんで治療が必要かといわれると、その答えは“NO”です。
無症状でみつかる下垂体腫瘍の内、そのほとんどは経過観察のみで長期にわたり問題を起こすことはありません。また、腫瘍が大きくなることもありますが、数年の経過でゆっくりと大きくなることが多く(2-3年程度経過を見ないと、変化に気が付かないくらいのことがほとんどです)、経過観察をすることで、治療の必要性がはっきり診断できるようになります。しかも、万が一、あきらかな増大が見られた場合でも、それから治療を開始しても全く遅くありません。
様子を見ることをお勧めする場合
- 1) 腫瘍の大きさに関わらず、あきらかな症状やホルモン異常を認めていない場合
- 2) 腫瘍がプロラクチンというホルモンを産生するタイプの場合(プロラクチンとは、妊娠した女性で、月経を止めたり、乳汁分泌を促したりする作用のホルモンです。このホルモンを産生するタイプの腫瘍では、週に1~3錠の内服薬で、症状が改善したり、腫瘍を小さくしたりすることができるので、手術をお勧めすることは極めてまれです)
- 3) ラトケ嚢胞という、生まれつきの下垂体の膨らみの場合(ラトケ嚢胞は、一旦増大しても、しばらくすると自然に縮小することがよくあるため、増大している場合でも、経過観察をおすすめしています)
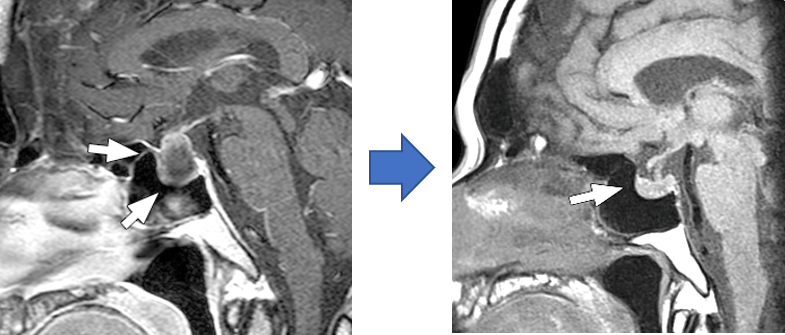
80歳代男性のラトケ嚢胞。経過をみていたところ、ゆっくりと増大を認めた。症状を認めないため、経過観察したところ、1年後にMRIで、自然に縮小しているのが確認された。その後、嚢胞は消失し、再発を認めていない。
早めの治療をお勧めする場合
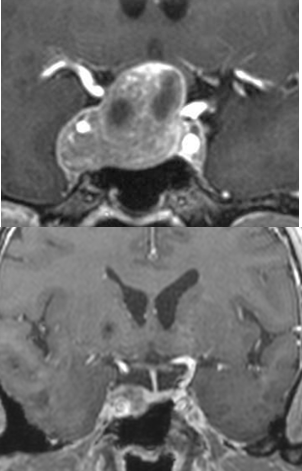
- 1) 腫瘍がすでに大きく、視力の悪化や視野の異常を認めている場合
- 2) 成長ホルモンや副腎皮質刺激ホルモン、甲状腺刺激ホルモンなど、腫瘍がホルモンを大量に放出していて、体への悪影響が懸念される場合(腫瘍が小さくても治療の対象となります)
- 3) 腫瘍が出血を伴っていて、ものがダブって見えたり、激しい頭痛や、下垂体の機能の低下などの症状がみられたりする場合、画像上、通常と異なる所見があり、確実な診断が必要な場合。
治療について、患者さんと相談が必要な場合
- 1) 数年の経過観察の結果、腫瘍がゆっくりと大きくなってきている場合(将来的に視力の悪化や視野の障害を認める可能性がある方では、治療のタイミングについてご相談させていただきます)
- 2) 生まれつきの膨らみ(ラトケ嚢胞)がゆっくり大きくなり、視野障害を伴っている場合や激しい頭痛発作を繰り返し認めている場合(前述の通り、ラトケ嚢胞は、一旦増大しても、しばらくすると自然に縮小して、症状が軽快することがよくあります)
当科では、下垂体腫瘍の患者さんが、下垂体腫瘍専門外来に紹介された場合に、腫瘍のMRI上での性状や体内ホルモンの状態、全身の健康状態、患者さんのご希望などを考慮し、下垂体腫瘍専門の担当医師が、治療の必要性について話し合いながら、判断を行います。実際に当院に紹介される下垂体腫瘍の患者さんのうち、多くの方が手術を行わずに年に1~2回の外来通院で問題なく経過観察をしています。下垂体腫瘍の治療に熟知した医師の下で経過観察を行うことで不必要な治療や検査を減らし、実際に治療が必要な場合には、適切なタイミングで徹底した治療を行うことで、納得していただける治療を実現します。
近年、当院を受診される患者さんのなかには「他院で“手術をしないとダメだ”といわれたのですが...」と、治療の必要性に疑問を抱いてセカンド・オピニオンを希望して来院される方が増えています。こうした患者さんのうち、実際に手術を受けることが必要な方は、とてもわずかなように思います。なぜ、このようなことが起こっているのでしょうか。理由の一つは、近年、下垂体病変の治療が、専門病院に集中していて、一般の脳神経外科医がこうした疾患を経験する数が著しく少なくなってしまっていることが挙げられると思います。そうした中で、多くの病院で経営的立場から、“下垂体腫瘍 → 直ちに手術”という方針を推奨しているため、こうしたことが状況になっているように思います。もちろん、小さな腫瘍であれば、手術で摘出してもほとんど合併症の可能性もなく、また、手術時間も短いでしょうから、一日、2人、3人と手術を行なうことは可能です。しかしながら、私たちは、“Evidence based medicine(科学的根拠に基づいた医療)”を遵守する立場から、こうした「治療の必要性はさておいて、合併症の可能性が少ないなら手術で摘出」という手術量産主義に警鐘をならすべく、本来の外科治療の必要性を慎重に検討することを推奨しています。
これにより、患者さん一人一人に適切な治療方針を提供するよう心掛け、本当に手術治療を必要とする患者さんに対しては、しっかりとした治療プログラムを提供することが可能となります。さらに、こうしたことで、治療の安全性と有効性の向上に貢献しています。
当科における下垂体腫瘍の治療方針
近年、医療技術の進歩に伴い、下垂体腫瘍の治療も大きく変化しています。腫瘍の根絶を目指して「徹底的に治療を行う」ということはだけでなく、入院から手術前後の時期を含め、治療を受ける患者さんの体の負担を抑え、少しでも苦痛を減らして快適に過ごしてもらえるような「低侵襲な(体への影響が少ない)治療を行う」ことが重要視されています。当院では、国内外で経験を積み内視鏡手術に多くの経験をもつ脳神経外科専門医による、治療を行っております。また、手術や内科的治療のみでは、安全な徹底切除が困難な場合には、ガンマナイフなどの最新の放射縁治療装置により、病変部のみに限局した放射線照射が可能です。これら最新の治療技術を駆使することで、下垂体腫瘍でお悩みの患者さん、ひとりひとりに合った、最適の治療プロトコールを提供しています。
従来、下垂体手術のエキスパートといえば、顕微鏡を主体に用いた同じ手術方法を長年続けている熟練者という印象があす。しかしながら、下垂体手術における手術機器の進歩は目覚しく、これにより見えなかったものがみえるようになり、届かなかったところに届くようになっていきています。つまり、顕微鏡主体の手術ではなし得なかった手術ができるようになっているのです。当院では、東京大学医学部附属病院との密接な連携により、国内のみならず、欧米を中心とした海外の下垂体手術のエキスパートとも情報交換を常に行ない、最新の手術方法をアップデートすることでより有効で、安全な手術法について、検証し実現できるよう努力しています。
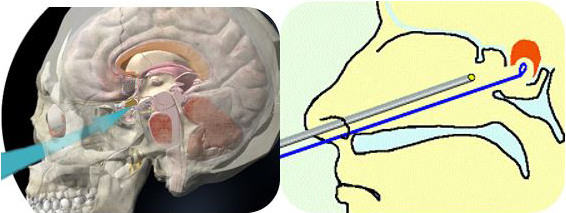
下垂体腫瘍に対する神経内視鏡手術
従来の顕微鏡下手術と比較した神経内視鏡手術の利点
下垂体腺腫に対する治療としては、第一に手術があります。下垂体腺腫に対する手術は、従来、口腔内の粘膜を切開し、鼻腔に入る口唇下到達法(sublabial approach)が主流でした。しかしながら、これらの方法は、口腔から鼻腔にかけて広い範囲の粘膜剥離を必要としました。下垂体腫瘍に対する手術では、通常の脳神経外科手術で用いられる手術用顕微鏡を用いている施設もありますが、内視鏡に比べると得られる視野が狭く、また、トルコ鞍の外側や上方等に進展している腫瘍を直視下に摘出する事が困難であるといった欠点を有しておりました。こうした欠点を克服し、治療に伴う体の負担を軽減するために開発されたのが、この経鼻的内視鏡手術です。
下垂体腫瘍に対する神経内視鏡手術
神経内視鏡を使う事で側方や上方へ伸展した腫瘍にも、安全に切除することが可能となり、鼻中隔を鼻腔の奥で一部分だけ切開・剥離することで手術が可能であるため、手術時間が短く、術後の患者さんの身体への負担も少なく抑えられます。通常、手術の翌日から食事や歩行も可能です。
また、患者さんの鼻腔の大きさに合わせて片側または両側の鼻腔を使用することで、鼻腔の小さな方にも安全で苦痛の少ない治療を行っております。こうした患者負担の軽減を考慮した“日本人に適した”手術法の開発は、近年、国内外の学会でも高い評価を受けており、従来の手術法に代わり、多くの施設で採用されるようになって来ています。このように、新たな手術法や手術機械の開発を常日頃から行うことで、術後の患者さんの不快感を少しでも軽減し、一日でも早く、日常生活に戻っていただけるよう、常日頃から努力しています。
神経内視鏡手術で治療を行った実際の症例
50歳代女性の下垂体腺腫、両目の外側視野の欠損(両耳側半盲)を認めていた。腫瘍は比較的小さいものの、上方で視神経を強く圧迫していた。経鼻内視鏡下に腫瘍は全摘出され、正常下垂体も温存されている。手術後に視力視野は、速やかに改善している。
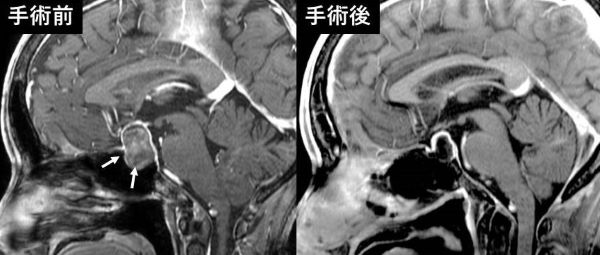
70歳代男性の下垂体腺腫、著しい視力視野の障害を認めていた。最大径5㎝の腫瘍が、下垂体を後方に、また、上方で視神経を強く圧迫していた。経鼻内視鏡下に腫瘍は全摘出され、正常下垂体も温存されている。手術後に視力視野は改善している。
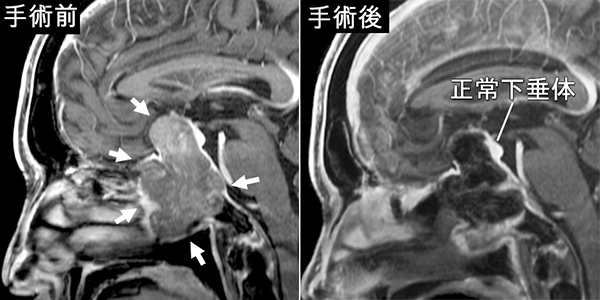
激しい頭痛で見つかった50歳代女性の脳内進展を伴う下垂体腺腫。MRI上、腫瘍が髄液循環に関係する脳室に進展し、水頭症の危険性があった。経鼻内視鏡下に腫瘍は全摘出され、術後は順調に経過している
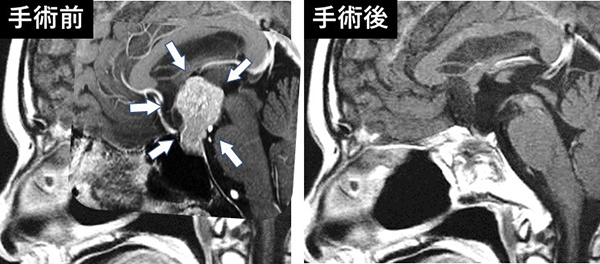
20歳代女性、身長の増加と視野障害の進行にて見つかった、成長ホルモン産生下垂体腺腫。腫瘍は、太い動脈や脳神経の走行する海綿静脈洞(黄色→)といわれる部分に進展し、切除不能といわれて紹介された。こうした腫瘍についても、経鼻内視鏡下で慎重に手術を行うことで、腫瘍は全摘出され、正常下垂体も温存されている。手術後に成長ホルモンは、正常の値となり、合併症を認めずに退院となった。
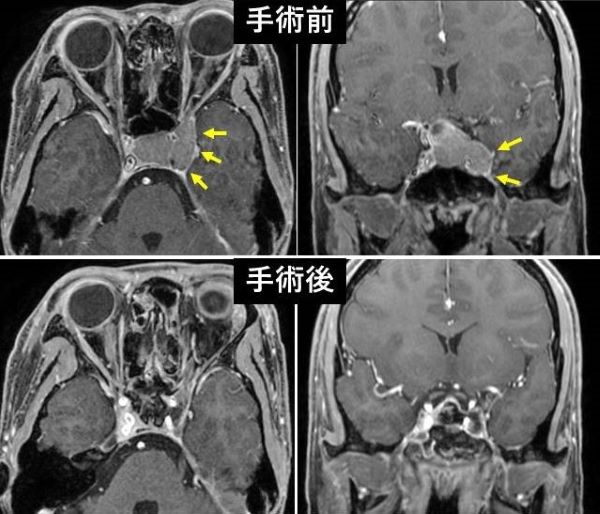
40歳代女性、難治性糖尿病の精査にてみつかった、成長ホルモン産生下垂体腺腫。腫瘍は、トルコ鞍底(下垂体周辺の骨)を破壊し、副鼻腔の一部である蝶形骨洞に進展していた。経鼻内視鏡下に腫瘍は全摘出され、正常下垂体も温存されている。手術後に成長ホルモンは、正常の値となり、糖尿病についても、改善傾向を認めている。
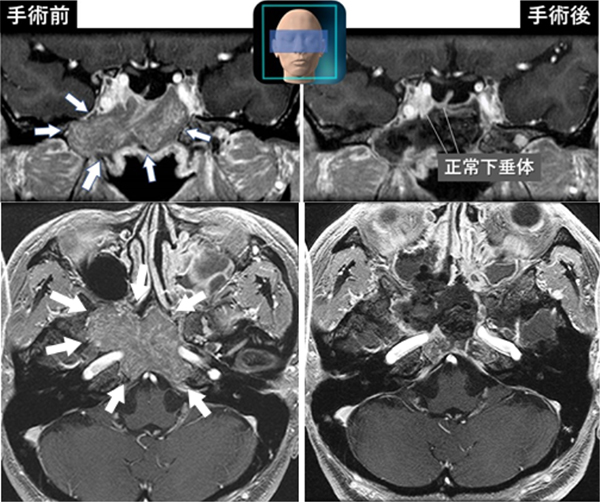
20歳代男性の巨大な甲状腺刺激ホルモン産生下垂体腺腫。採血検査場、甲状腺ホルモンの著しい上昇共に右目の眼球突出と視力障害を認めた。手術を安全行うために、術前に内服薬で甲状腺ホルモンの値を正常化させ、体の状態を安定化させ。その後に、経鼻内視鏡下に腫瘍切除術を行い、腫瘍を全摘出した。術後、眼球突出と視力障害はすみやかに改善し、甲状腺ホルモンも正常化している。
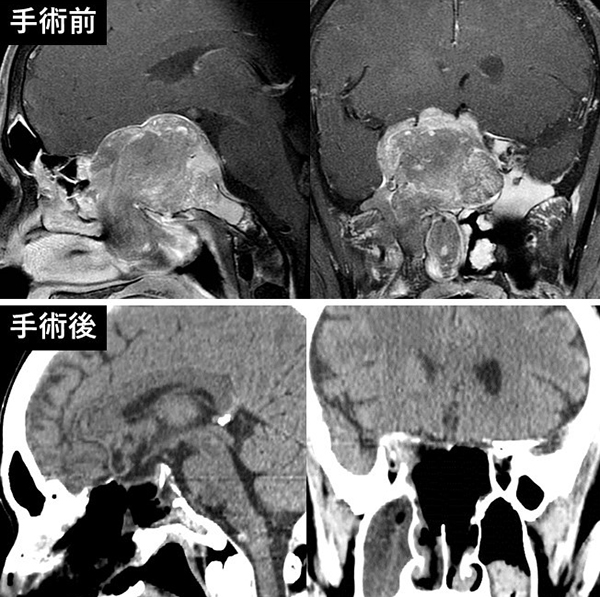
当院では、再発を繰り返す腫瘍や、広範囲に進展して切除が難しいとされる腫瘍など、あらゆるタイプの下垂体腫瘍に対し、内視鏡手術を中心とした、積極的治療を行っています。また、悪性の下垂体腫瘍に対しても、手術のみならず、DNA合成阻害剤を併用した集学的治療を行っています。お困りの患者さんは、ぜひ一度、ご相談ください。
当院における下垂体腫瘍の治療の特徴
- 1) 下垂体腫瘍の治療に熟練した専門医が、治療の必要性から治療方針、経過観察に至るまで、一貫して御相談を受け、一人一人の患者さんに最適な治療計画を御提示いたします。
- 2) 脳神経外科の専門医が、知識と経験を生かして、患者さんの治療を検討し、方針を決定します。
- 3) 外科手術では、国内外で多くの経験を積んだ神経内視鏡手術のエキスパートによる経鼻的手術を行っており、患者さんの体の負担を最小限に抑えた手術法を採用しています。
- 4) 神経内視鏡を用いることで、安全な摘出が困難とされる上方や側方、頭蓋底の深くに進展した腫瘍でも、直視下で無理なく切除することが可能です。
- 5) 手術での摘出に著しい危険が伴う部分の腫瘍については、安全かつ充分な範囲の摘出に留め、残存部に対して必要に応じてガンマナイフや薬物療法による追加治療を行います。
下垂体腫瘍外来受診を希望される方へ
- 疾患・治療に関するご相談につきましては、当院の外来を受診してください。その際、過去におとりになられた画像(MRI・CTなど)や検査結果、現在かかりつけの医師からの紹介状などがありますと、病状の判断に大変役立ちますので、お持ちください。一人一人の患者さんをしっかりと診察させていただくため、外来は完全予約制とさせていただいております。お手数ですが、帝京大学医学部附属病院の外来予約センター(03-3964-1498、 8:30-17:00)に電話をして予約をお取りください。
- 手術などの治療が必要な場合、外来受診から入院までにかかる時間は、患者さんの症状や御病気の状態によって様々です。通常、性急に治療を必要とする場合を除き、1-2ヶ月以上お待たせする場合があります。お待たせする場合でも、患者さんに不利益のないよう、十分に配慮させていただく所存でありますので、どうか御了承下さい。
- 担当医師
- 脳神経外科 辛 正廣(しん まさひろ)
- 後藤 芳明(ごとう よしあき)
- 連絡先
- 帝京大学医学部附属病院 脳神経外科
〒173-8606 東京都板橋区加賀2-11-1 - 電話 03-3964-1211(代表)
- 外来受診
- 下垂体・頭蓋底腫瘍外来(毎週月曜日と火曜日の午前、金曜日午前・午後)
完全予約制です。外来受診につきましては、帝京大学医学部附属病院のホームページを、御参照ください。
